糖尿病恶化前不是头晕!不断冒出3个信号,是血糖在报警

很多人都以为,血糖出了问题就会头晕,甚至还说出“最近头有点晕,是不是血糖高了”这种话。
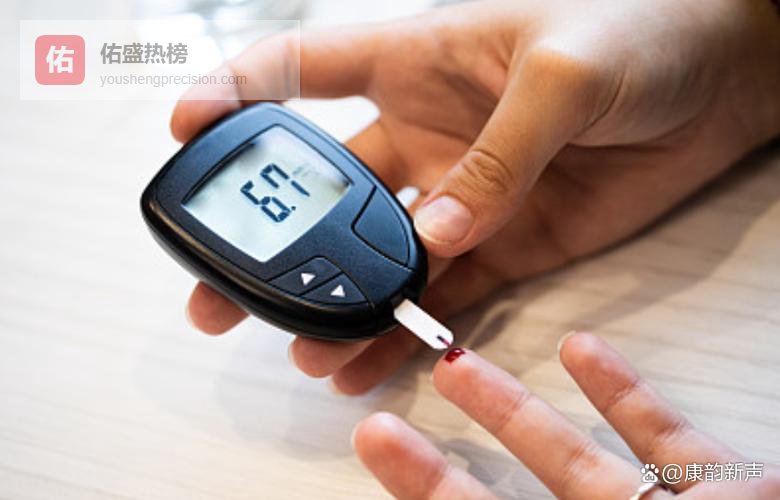
但事实真是如此吗?一个值得深究的疑点是:在糖尿病真正恶化前,那些看似“不相关”的小细节,反倒才是糖尿病向下滑坡的真实信号。
从多个门诊案例观察,严重并发症之前,头晕往往不是主角。很多患者在并无眩晕的情况下,血糖已悄悄失控,甚至悄无声息地进展至眼底病变或轻度神经障碍。真正的“报警装置”常被忽视,危险就在细节中萌芽。

有位50多岁的男性患者,十年前确诊糖尿病,血糖控制尚可,没有晕过头。直到一次体检发现肾功能已经轻度异常,才事后追溯发现半年内其实有过频繁乏力、腿脚轻度麻木、饭后倦怠得很,但都觉得“就是年纪大了”。遗憾的是,这正是血糖在“喊话”。
第一种信号,是饭后极度困倦特别明显。
人吃饱饭后想休息是常事,但临床上反复观察发现,若餐后犯困程度远超常态,尤其是早午餐后就感觉像“断电”,说明血糖波动可能已经不稳定。这是因为血糖在餐后快速上升,胰岛素调节滞后,大脑暂时缺少“能量输入节奏”,从而导致疲劳感异常强烈。

这种反应不经意,却高度暗示着胰岛功能承载能力的下降。特别当患者本身已用药控制但仍频繁“饭后睁不开眼”时,就要警惕血糖峰值是否过高,甚至可能已靠近糖耐量受损的下限边缘。
第二种信号,是凌晨3点到6点之间多次醒来。
很多中老年人习惯早醒,但如果是凌晨特别固定时间,自然醒后难以入睡,并伴有心慌、出微汗甚至口干,那么需警惕是否为“黎明现象”或“反跳性高血糖”。
所谓“黎明现象”,是指血糖在清晨会自然升高;而“反跳性高血糖”则是夜间血糖过低后,身体分泌对抗激素反弹,反而清晨出现高血糖。这类情况通常伴随后续白天血糖控制无端波动,连续早醒变成一种“生物钟里的提示音”。
这类信号在患者口中常被归结为“年纪到了睡不深”,但往往忽略了背后存在的夜间内分泌代偿机制已经打乱,尤其是已经开始出现肝功能异动或胰岛素抵抗征象的患者,需要进行动态监测。
第三种信号,是穿鞋穿袜时感觉脚不舒服或者刺痛。
不止一次在门诊接待过糖尿病人群中常见的一种倾诉:“怎么最近穿鞋总觉得里面有砂子”“袜子勒脚难受得不行”,多数时候检查没有任何外伤,也无水肿,却普遍存在足部神经敏感异常的早期表现。
这类肢端细小神经变性问题,是糖尿病慢性并发症中的经典早标志。临床上称为“糖尿病周围神经病变”,最早期往往只是冷热敏感改变、轻微触觉异常,远不到“疼”的程度,因此更易被掩盖。
一位患者就是因为晨起穿鞋总不舒服,经检查发现足部已轻度神经功能下降,才逐步展开血糖动态曲线管理,发现某些时间段血糖波动异常明显,最终通过生活方式干预加上用药微调,实现了逆转趋势。

从这三个细节看,糖尿病的真正恶化并非突如其来,它更像是一场悄然逼近的围困。许多患者并非不曾收到信号,而是误认了信号。
传统观念总以为,糖尿病最可怕的只是“并发症”,好像等它真出现才能重视。但实际看诊中,越来越多患者是在慢慢忽略这些身体对血糖调节失败的求救提示,最终错过最佳干预期。
临床数据指出,大部分糖尿病人群在病程5年以上,若控制不够精细,有三分之一会逐步表现出上述信号,且一旦出现两个以上,极大可能提示胰腺功能已过度负担,此时反而比空腹血糖指标变化更值得关注。
从机制看,糖尿病并不是“血糖天然高”,而是身体调节血糖的能力下降,包括胰岛B细胞疲劳、肝脏代谢分解能力变化、组织对胰岛素敏感度下降。这些都隐藏在上述信号的背后,才是核心本质。
想早早对糖尿病走向做出判断,最有效的不只是查血,而是看身体给出的生活场景里的“不同寻常”。那些平常以为“没啥事”的微妙变化,其实是人体这个复杂系统释放出的微弱警告声。
为帮助自己或家人更早识别糖尿病的异常趋势,建议采取几个生活体验中的“血糖自检维度”方法:
第一,留心饭后状态变化。
是否每次饭后都“精力滑坡”?若超过30分钟仍昏沉,要记录并对比血糖变化曲线。
第二,观察清晨醒来频次与感受。
固定早醒、醒后异常口渴口干伴微汗,是血糖夜间调节异常的常见提示。
第三,每天穿鞋时多加注意脚感是否异常。
即使没有走久、没有摩擦,也要重视足部是否出现异物感、局部刺麻。
牢记这3个信号,不只是为了控制一个数值,而是延迟慢病进阶的步伐,守住真正的健康底线。
声明:本文健康科普内容的专业知识均参考权威医学资料,真实可靠;部分情节为方便理解已虚构,不对应真实医疗场景或个体案例;本文旨在传播科学的健康理念与知识,不构成任何形式的个体化医疗建议、疾病诊断、治疗方案推荐或用药指导;若您出现身体不适,请务必及时前往正规医疗机构就诊。
参考文献:
[1]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2020年版)[J].中华糖尿病杂志,2021,13(4):315-409.
[2]王志勇,张文宏.糖尿病神经病变的临床识别与干预[J].临床内科杂志,2022,39(3):189-194.
[3]国家卫生健康委员会.居民膳食指南(2022版)[S].北京人民卫生出版社,2022.



