提醒:以为很正常,其实是糖尿病变严重的4个信号

清晨的厨房里,有人习惯性地多喝几口水;午后的办公室,总有人频频跑厕所;傍晚散步时,有人脚底发麻却以为是“年纪大了”;夜里辗转反侧,不是失眠,而是双腿又痒又痛。
这些看似寻常的小事,在糖尿病患者身上,往往不是“正常老化”,而是血糖控制失衡、病情悄然加重的危险信号。

很多人把糖尿病当作“富贵病”,认为只要少吃糖就万事大吉。殊不知,糖尿病是一场全身性的代谢风暴,它不声不响地侵蚀血管、神经、肾脏甚至眼睛。若忽视早期警示,等到并发症显现,治疗难度和身体代价将成倍增加。
第一个信号:口渴与多尿并非“天热所致”
持续口干、饮水量激增、夜尿频繁,常被误认为是天气干燥或饮水习惯改变。
这是高血糖导致渗透性利尿的典型表现——血液中葡萄糖浓度过高,肾脏无法全部重吸收,只能通过尿液排出,同时带走大量水分,引发脱水与口渴。这种循环若长期存在,会加速肾功能损伤。

研究显示,当空腹血糖持续高于7.0mmol/L,或餐后两小时血糖超过11.1mmol/L,身体已处于慢性高糖状态。此时若仍不干预,微血管病变风险显著上升。建议定期监测血糖,尤其40岁以上、有家族史或超重人群,每年至少筛查一次。
第二个信号:手脚麻木不是“累着了”
不少人觉得手脚发麻、刺痛、像踩棉花,是久坐或劳累所致。但对糖尿病患者而言,这很可能是糖尿病周围神经病变的早期表现。高血糖会损伤神经外层的髓鞘,干扰信号传导,导致感觉异常。

这种病变具有隐匿性与不可逆性。初期可能仅表现为夜间足部灼热感,后期可发展为痛觉迟钝甚至无痛感。一旦足部受伤却毫无知觉,极易引发感染、溃疡,严重者需截肢。糖尿病患者应每年进行神经传导检查,日常注意足部护理,避免赤脚行走。
第三个信号:视力模糊别只怪“老花眼”
突然看不清手机字、眼前有黑影飘动,许多人第一反应是“眼睛花了”。糖尿病引起的糖尿病视网膜病变,正是成人致盲的首要原因之一。高血糖破坏视网膜微血管,导致渗漏、出血甚至新生血管增生。

该病早期无明显症状,待视力下降时,病变往往已进展至中晚期。定期眼底检查(至少每年一次)是唯一能早期发现的手段。控制血糖、血压、血脂“三高”,可显著延缓病变进程。切勿等到“看不见了”才就医。
第四个信号:伤口难愈合不只是“体质差”
小伤口几天不结痂、皮肤反复起疖子、牙龈经常红肿,常被归咎于“免疫力低”。但在糖尿病患者中,这往往是高血糖抑制免疫细胞功能、阻碍胶原合成的结果。白细胞在高糖环境中“战斗力”下降,细菌更易滋生。

更危险的是,慢性高血糖还会导致微循环障碍,使组织供氧不足,进一步拖慢修复速度。一处小小的足部破溃,可能演变为难以愈合的糖尿病足。任何皮肤破损都应认真处理,保持清洁干燥,必要时及时就医。
从文化角度看,国人素有“忍一忍就过去”的健康观念,尤其老一辈人,常把不适视为“自然现象”。这种思维在慢性病管理中尤为危险。糖尿病不是“吃出来的病”那么简单,而是一种需要终身管理的系统性疾病。
历史上,早在古代中医典籍《黄帝内经》中就有“消渴症”的记载,描述“饮一溲二”“肌肉消瘦”等症状,与现代糖尿病高度吻合。古人虽无血糖仪,却已意识到其消耗性本质。如今科技发达,我们更应善用监测工具,而非依赖“感觉”。
生活中,不少人陷入误区:以为“没症状=血糖正常”,或“吃药了就不用管饮食”。血糖波动比持续高糖更伤血管。忽高忽低的血糖如同反复拉扯橡皮筋,加速血管内皮损伤。平稳控糖,远比追求某次“完美数值”更重要。
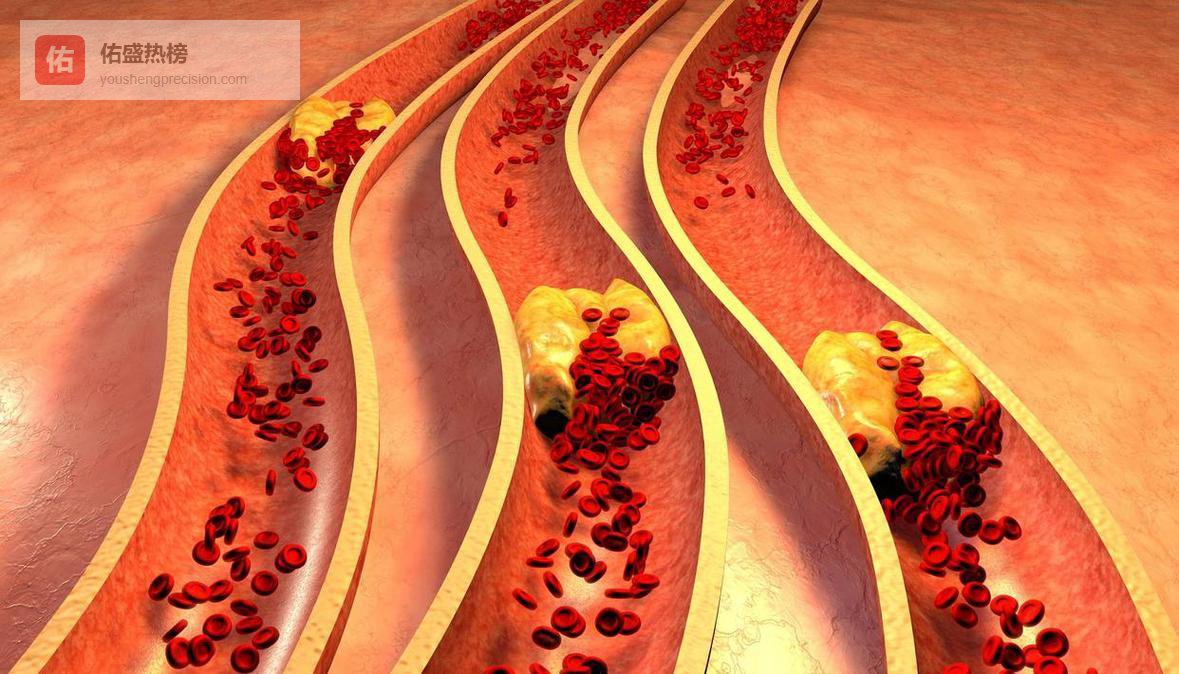
另一常见误区是过度依赖药物,忽视生活方式干预。合理膳食、规律运动、情绪稳定,才是控糖的三大基石。哪怕每天快走30分钟,也能显著提升胰岛素敏感性。运动不必剧烈,贵在坚持。
心理因素同样不可忽视。长期患病易引发焦虑、抑郁,而负面情绪又会通过应激激素(如皮质醇)升高血糖,形成恶性循环。家人应给予理解与支持,患者也可加入病友互助小组,分享经验,减轻心理负担。

预防胜于治疗。对于糖尿病前期人群(空腹血糖6.1–6.9mmol/L),通过生活方式干预,50%以上可逆转,避免发展为糖尿病。这不仅是医学结论,更是希望之光。
治疗方面,现代医学已有多类降糖药可选,如二甲双胍、SGLT2抑制剂、GLP-1受体激动剂等,各有机制与适应症。医生会根据个体情况制定方案,患者切勿自行换药或停药。
预后管理强调“综合达标”:不仅关注血糖,还需控制血压<140/90mmHg、LDL-C(坏胆固醇)<2.6mmol/L。多因素干预可使心血管事件风险降低50%以上。
健康建议具体可行:早餐搭配优质蛋白与全谷物,避免纯碳水;午餐七分饱,晚餐清淡早吃;每周150分钟中等强度运动;戒烟限酒;保证7小时睡眠。这些看似简单,却是控糖的“基本功”。
学会使用家用血糖仪,记录空腹与餐后血糖,有助于发现规律。若连续三天空腹血糖>7.0,或餐后>10.0,应及时复诊调整治疗方案。
低血糖同样危险,尤其使用胰岛素或磺脲类药物者。头晕、心慌、出冷汗是典型表现,应立即进食含糖食物。随身携带糖果,是每位糖尿病患者的“安全绳”。

社会层面,社区医院正逐步建立糖尿病管理档案,提供免费随访与教育。利用好这些资源,比独自摸索更高效。国家推动的“健康中国行动”,也为慢性病防控提供了政策支持。
综上所述,糖尿病并不可怕,可怕的是对其信号的漠视。口渴多尿、手脚麻木、视力模糊、伤口难愈,这四大“正常”表象背后,可能隐藏着病情恶化的警报。

笔者建议:糖尿病患者及高危人群,务必定期体检,关注身体细微变化;科学用药,配合生活方式调整;保持乐观心态,主动参与健康管理。唯有如此,才能与糖尿病“和平共处”,享受高质量晚年生活。
参考文献:
[1]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2024年版)[J].中华糖尿病杂志,2024,16(5):421-487.
[2]王静,李伟.糖尿病并发症早期筛查与干预策略[J].中国慢性病预防与控制,2025,33(2):89-94.
[3]张敏,刘芳.糖尿病自我管理教育对患者血糖控制的影响研究[J].中华护理杂志,2025,60(4):455-459.
声明:本文内容均基于权威医学资料与临床经验撰写,部分描述为便于理解有所简化,旨在科普健康知识。如有身体不适,请及时前往正规医疗机构就诊。





